Hai mai notato un cambiamento nel colore delle tue unghie o una strana ispessimento che non se ne va? Potrebbe sembrare un semplice problema estetico, ma distinguere tra una onicomicosi is un'infezione fungina delle unghie causata da dermatofiti, come il Trichophyton rubrum, che invade la lamina ungueale e una psoriasi delle unghie è molto più complicato di quanto si pensi. Molte persone passano mesi a usare creme antimicotiche senza successo, solo per scoprire che il problema è in realtà una reazione autoimmune. Il vero rischio? Curare la malattia sbagliata può peggiorare la situazione e ritardare la guarigione.
Capire cosa sta succedendo sotto la superficie delle tue unghie richiede un occhio attento. Sebbene entrambe le condizioni portino a unghie ingiallite o fragili, le cause sono agli antipodi: una è un'invasione esterna di funghi, l'altra è un'accelerazione anomala della produzione cellulare guidata dal sistema immunitario. In questo articolo vedremo come riconoscerle, perché spesso vengono confuse e quali sono i percorsi diagnostici corretti per tornare ad avere unghie sane.
Come riconoscere la psoriasi delle unghie
La psoriasi ungueale is una manifestazione della psoriasi che colpisce l'apparato ungueale, caratterizzata da un turnover cellulare accelerato che riduce il tempo di formazione delle cellule da 30 a soli 3-4 giorni. Questa condizione non appare quasi mai dal nulla; nel 95% dei casi, si presenta in chi soffre già di psoriasi cutanea, spesso arrivando dopo 10 o 15 anni dai primi segni sulla pelle.
Se osservi attentamente le tue unghie, ci sono alcuni segnali che gridano "psoriasi":
- Pitting: Sono quelle piccole depressioni, simili a fori di spillo, che interessano circa il 70% dei pazienti.
- Macchie a "goccia d'olio": Discolorazioni giallo-brunastre che appaiono sotto la lamina.
- Onicolisi: Quando l'unghia si stacca dal letto ungueale, creando uno spazio vuoto.
- Ipercheratosi subungueale: Un accumulo di materiale biancastro e gessoso sotto l'unghia.
- Macchie a salmone: Sfumature rosso-gialle traslucide.
A differenza delle infezioni fungine, la psoriasi tende a colpire più frequentemente le unghie delle mani (75% dei casi) rispetto a quelle dei piedi.
I segnali tipici delle infezioni fungine
L'onicomicosi è molto più comune della psoriasi nella popolazione generale. Colpisce circa il 5-10% delle persone, ma questa percentuale sale drasticamente al 20% negli adulti sopra i 60 anni. Qui non parliamo di un errore del sistema immunitario, ma di un vero e proprio "ospite indesiderato".
Ecco cosa cercare per capire se si tratta di funghi:
- Ispessimento severo: Mentre la psoriasi causa un moderato ispessimento (2-3 mm), l'infezione fungina può portare a unghie spesse 3-5 mm, rendendole quasi impossibili da tagliare.
- Progressione dal bordo: L'infezione solitamente inizia come una piccola macchia bianca o gialla sulla punta dell'unghia e avanza lentamente verso la cuticola in un arco di 6-12 mesi.
- Odore sgradevole: Questo è un dettaglio fondamentale. Circa il 40% delle infezioni fungine presenta un odore caratteristico, cosa che non accade mai nella psoriasi.
- Colore scuro: L'unghia non diventa solo gialla, ma può virare verso il marrone o addirittura il nero nel 90% dei casi avanzati.
Confronto diretto: Psoriasi vs Funghi
Per non sbagliare, è utile mettere a confronto i due disturbi su parametri concreti. Spesso il giallo dell'unghia inganna i pazienti, ma i dettagli fanno la differenza.
| Caratteristica | Psoriasi Ungueale | Onicomicosi (Funghi) |
|---|---|---|
| Pitting (forini) | Molto comune (78%) | Raro (2%) |
| Odore | Assente | Spesso presente (40%) |
| Ispessimento | Moderato (2-3 mm) | Severo (3-5 mm) |
| Sito tipico | Più frequente mani | Molto frequente piedi |
| Inizio | Improvviso / Multipli | Graduale (da punta a cuticola) |
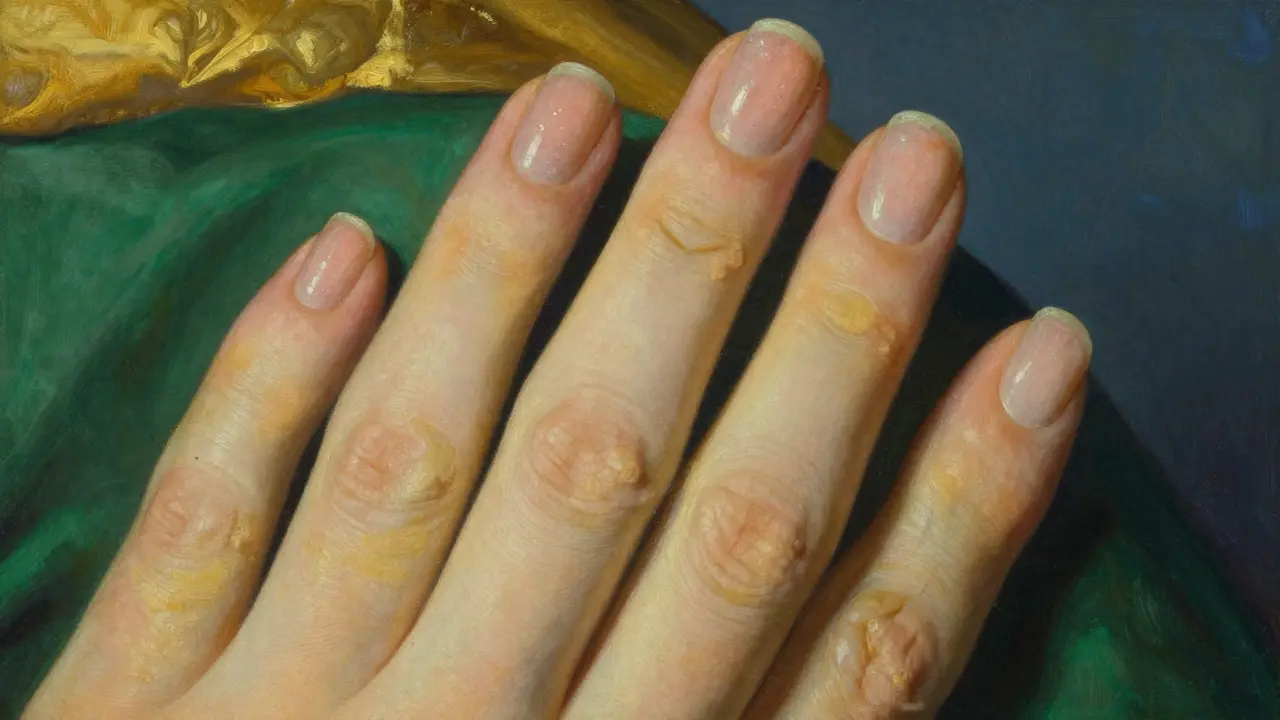
Il rischio del travisamento diagnostico
C'è un problema serio: circa il 30-40% di questi casi viene diagnosticato erroneamente. Molti pazienti arrivano dal dermatologo convinti di avere i funghi perché l'unghia è gialla, ma in realtà hanno la psoriasi. Usare steroidi su un'infezione fungina può alimentare il fungo, mentre usare antimicotiche su una psoriasi è semplicemente inutile e frustrante.
C'è poi un legame pericoloso. L'infiammazione causata dalla psoriasi danneggia la barriera dell'unghia, rendendola un terreno fertile per i funghi. In pratica, chi ha la psoriasi ha una probabilità molto più alta di sviluppare una sovrinfezione fungina. Questo crea un "doppio problema" che rende la diagnosi ancora più nebulosa.
Come avviene la diagnosi professionale
Non affidarti al "fai da te". Un medico specialista segue un protocollo rigoroso per evitare errori. Il primo passo è l'esame clinico: se ci sono i forini (pitting) e macchie a goccia d'olio, il sospetto vira verso la psoriasi.
Per confermare l'infezione fungina, si utilizzano test specifici:
- Preparato KOH: È il test iniziale. Si preleva un frammento di unghia e lo si tratta con idrossido di potassio. Ha una specificità del 95%, quindi se è negativo, è molto probabile che non ci siano funghi.
- Coltura fungina: Più precisa ma più lenta. Viene usata se il KOH è inconcludente.
- Colorazione PAS: Un metodo di laboratorio che permette di vedere i filamenti fungini al microscopio con un'altissima sensibilità (90%).
Recentemente sono state introte tecnologie come la microscopia confocale a riflettanza, capace di distinguere le due condizioni con un'accuratezza del 92%, eliminando quasi del tutto l'incertezza del medico.

Percorsi di cura e tempi di recupero
Qui arriva la parte più difficile: la pazienza. Le unghie crescono molto lentamente, specialmente quelle dei piedi (circa 0,1 mm al giorno). Questo significa che qualsiasi trattamento richiederà mesi per mostrare risultati concreti.
Per l'onicomicosi, i farmaci antimicoticici topici o sistemici (come la terbinafina) possono richiedere da 9 a 12 mesi per pulire completamente un'unghia del piede. La chiave qui è mantenere l'ambiente asciutto e ridurre l'umidità.
Per la psoriasi, l'approccio è diverso. Si utilizzano corticosteroidi, iniezioni locali o farmaci biologici (come il secukinumab). In questi casi, i miglioramenti possono essere visibili più velocemente, a volte già dopo 8-12 settimane, ma l'obiettivo è controllare l'infiammazione sistemica.
Posso avere sia i funghi che la psoriasi contemporaneamente?
Sì, è possibile e accade in una percentuale compresa tra il 4,6% e il 30% dei pazienti psoriatrici. L'infiammazione della psoriasi crea delle micro-lesioni nell'unghia che facilitano l'ingresso dei funghi. In questi casi, il medico deve trattare entrambe le condizioni contemporaneamente.
Quanto tempo ci vuole per vedere se una cura per i funghi funziona?
Poiché l'unghia cresce molto lentamente, non vedrai l'unghia "tornare pulita" istantaneamente. Vedrai invece crescere una parte di unghia sana dalla base (cuticola) mentre la parte malata viene spinta verso l'esterno e tagliata. Per le unghie dei piedi, questo processo può richiedere un anno intero.
Il colore giallo è sempre segno di funghi?
No. Sebbene sia tipico dell'onicomicosi, circa il 68% dei casi di psoriasi ungueale presenta un ingiallimento simile. Per questo motivo, il colore da solo non è mai sufficiente per una diagnosi; servono altri segni come il pitting o l'odore.
Cosa posso fare a casa per prevenire le infezioni fungine?
La prevenzione passa per l'asciugatura accurata dei piedi, l'uso di calze in materiali naturali (cotone) e l'evitare di camminare scalzi in luoghi pubblici come piscine o docce comuni. Mantenere un ambiente a bassa umidità è fondamentale per impedire ai dermatofiti di proliferare.
Perché i medici sbagliano spesso la diagnosi?
A causa della somiglianza visiva estrema. Senza l'ausilio di un test KOH o di una coltura, è difficile distinguere un'unghia spessa da psoriasi da una spessa per funghi. Studi indicano che i medici di base hanno un'accuratezza del 52%, mentre i dermatologi arrivano all'85%.
Prossimi passi e consigli pratici
Se sospetti uno di questi disturbi, non comprare smalti antimicotici da banco senza una diagnosi. Ecco come muoverti:
Se hai la pelle molto secca o macchie rosse su gomiti e ginocchia: È molto probabile che il problema sia legato alla psoriasi. Documenta i cambiamenti fotografando le unghie una volta al mese con la stessa luce per mostrare al dermatologo l'evoluzione.
Se hai frequentato palestre, piscine o hai i piedi spesso sudati: L'ipotesi dei funghi è più forte. Inizia a tenere i piedi estremamente asciutti e richiedi al medico un test KOH per avere la certezza.
In entrambi i casi, evita di traumatizzare l'unghia (non cercare di "grattare" via l'ispessimento), poiché questo può causare l'onicolisi o attivare il fenomeno di Koebner, peggiorando le lesioni psorasiche.





Carlo Eusebio
aprile 10, 2026 AT 05:17Troppa gente pensa di risolvere tutto con uno smaltino comprato al supermercato... Ridicolo! 🙄 La verità è che se non avete la disciplina di fare un test serio, state solo perdendo tempo e soldi. La salute non è un gioco di fortuna, è una questione di consapevolezza 🧘♂️✨
Emiliano Anselmi
aprile 11, 2026 AT 21:11Analizzando i dati, è quasi patetico che i medici di base abbiano solo il 52% di accuratezza. Praticamente è un lancio di moneta. Mi chiedo come facciano a mantenere la licenza con una percentuale di errore così alta, ma d'altronde in questo sistema è tutto normale 🙄
Umberto Romagnoli
aprile 12, 2026 AT 17:57Per chi ha dubbi, il test KOH è davvero rapido e non fa male. Basta un piccolo pezzetto di unghia e sapete subito se ci sono i funghi o no. Vi consiglio di chiedere esplicitamente al vostro medico per non andare a tentativi con le cure.
Anna Kłosowska
aprile 12, 2026 AT 21:55Ovviamente l'onicolisi è un classico. Ma pretendere che tutti capiscano la differenza tra un'infiammazione autoimmune e un fungo è ingenuo. Banale.
Giovanna Mucci
aprile 14, 2026 AT 13:19Che fortuna trovare queste informazioni chiare 🌸. Spero che tutti riescano a trovare la cura giusta senza stressarsi troppo. Un po' di pazienza e tutto si risolve 😊✨
Marco Antonio Sabino
aprile 16, 2026 AT 01:42Io ho provato quelle creme di cui parlano all'inizio e non hanno servito a nulla per mesi... poi ho scoperto che era psoriasi. Mi è capitato proprio il caso del 30% di errori diagnostici, che sfiga 😅
Iacopo Tortolini
aprile 16, 2026 AT 07:58Ma quindi se l'unghia puzza sono quasi sicuramente funghi? Io ho un amico che ha le unghie gialle e puzza a distanza, gli dirò di andare a farsi fare quel test KOH subito invece di stare lì a lamentarsi
lorenzo di marcello
aprile 16, 2026 AT 10:13Mio Dio!!! Che splendida opportunità di apprendimento!!! 🌟 Dobbiamo assolutamente promuovere una consapevolezza più profonda riguardo alla cura del nostro corpo, tempio sacro della nostra esistenza!!! Non lasciatevi abbattere dalla lentezza della guarigione, anzi, trasformate l'attesa in un viaggio di rigenerazione spirituale e fisica!!! Forza, coraggio, verso la salute totale!!! 🌈🔥
santo edo saputra
aprile 17, 2026 AT 22:46La pazienza è una virtù che oggi sembra quasi scomparsa. Accettare che un'unghia del piede impieghi un anno per crescere è un esercizio di umiltà di fronte ai ritmi della natura. Dobbiamo imparare a osservare il nostro corpo non come una macchina da riparare velocemente, ma come un organismo che richiede tempo per ristabilire l'equilibrio. Questa lettura ci ricorda che la precisione diagnostica è l'unico ponte sicuro verso la guarigione, evitando di aggredire l'organismo con cure errate che ne compromettonobbero ulteriormente l'integrità.
Federico Lolli
aprile 19, 2026 AT 18:50È assolutamente terrificante pensare che una cura sbagliata possa alimentare un'infezione! 😱 Non posso nemmeno immaginare l'angoscia di scoprire che per mesi si è peggiorata la situazione invece di risolverla! Un vero incubo!