Stevens-Johnson Syndrome (SJS) e Toxic Epidermal Necrolysis (TEN) non sono semplici eruzioni cutanee. Sono reazioni drastiche, quasi mai prevedibili, che possono trasformare la pelle in un campo di battaglia. Immagina di prendere un farmaco per un mal di testa, un antibiotico per un’infezione, o un medicinale per l’artrite - e pochi giorni dopo, la tua pelle inizia a staccarsi come carta bagnata. Le mucose della bocca, degli occhi, dei genitali si aprono in piaghe dolorosissime. Il corpo perde liquidi come in un grave ustione. Questo non è un’ipotesi. È la realtà per chi sviluppa SJS o TEN.
Una scala di gravità, non due malattie diverse
Per anni, medici hanno pensato che SJS e TEN fossero due condizioni separate. Oggi sappiamo che sono due estremi dello stesso spettro. La differenza non sta nel tipo di reazione, ma in quanto è rimasto della pelle. Se meno del 10% della superficie corporea si stacca, si parla di SJS. Tra il 10% e il 30%, è la forma di transizione. Oltre il 30%, è TEN - la versione più devastante. In questo caso, la pelle si stacca in grandi fogli, lasciando la carne nuda, umida e vulnerabile. È come se il corpo avesse perso la sua prima linea di difesa.
Il nome TEN deriva da Alan Lyell, il dermatologo che nel 1956 descrisse per la prima volta questa forma estrema. Ma la storia comincia molto prima: nel 1922, Albert Stevens e Frank Johnson raccontarono due casi di ragazzi con febbre alta, lesioni alle mucose e pelle che si staccava. Da allora, non si è mai smesso di studiare questa malattia, perché ogni caso è una corsa contro il tempo.
Quando un farmaco diventa un nemico
Più dell’80% dei casi di SJS/TEN sono causati da farmaci. Non è un effetto collaterale raro: è una reazione che colpisce in modo imprevedibile. Alcuni farmaci hanno un rischio molto più alto. I più pericolosi sono:
- Carbamazepina (per l’epilessia e il dolore nervoso): responsabile di circa il 15-20% dei casi
- Allopurinolo (per la gotta): coinvolto nel 10-15% dei casi
- Sulfamidici (come il trimethoprim-sulfamethoxazole): circa il 15-20%
- Lamotrigina e Fenitoina: entrambe antiepilettiche con rischio elevato
- NSAID (come il diclofenac o l’ibuprofene): meno comuni, ma comunque pericolosi
Ma non è solo la sostanza. È il tuo DNA. Alcune persone hanno una variante genetica che le rende estremamente vulnerabili. L’allele HLA-B*15:02 aumenta il rischio di SJS/TEN da carbamazepina di mille volte negli asiatici. L’allele HLA-B*58:01 fa lo stesso con l’allopurinolo, in tutti i gruppi etnici. Per questo, in molti paesi - come Taiwan - prima di prescrivere carbamazepina, si fa un test genetico. E i risultati sono impressionanti: dopo l’introduzione del test, i casi di SJS/TEN sono calati dell’80%.
Non tutti i farmaci causano questo. Ma se hai una storia familiare di reazioni gravi, o se appartieni a un gruppo etnico ad alto rischio, chiedi sempre se il farmaco che ti danno è sicuro per te.
Come inizia: i primi segnali che non puoi ignorare
Non compare all’improvviso. Arriva con un avvertimento. Dopo 1-3 settimane dall’inizio di un nuovo farmaco (o anche meno, se l’hai già preso prima), inizi a sentirti come se avessi l’influenza: febbre alta (più di 39°C), mal di testa, tosse, gola infiammata, occhi rossi. Questo è il prodomo. Se lo ignori, la reazione si intensifica.
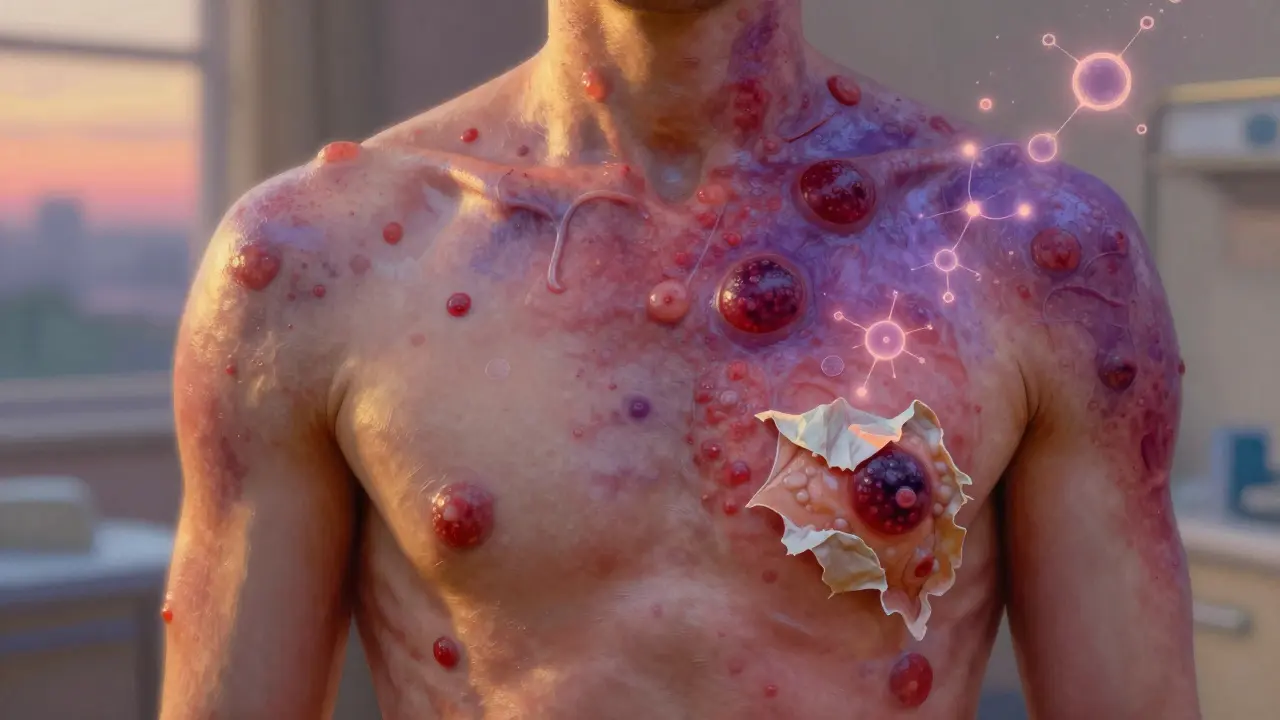
Poi arriva la pelle. Prima, macchie rosse o violacee, piatte, che partono dal tronco e si diffondono verso braccia e gambe. Non sono un’eruzione normale. Sono dolorose. E poi, in 24-72 ore, diventano vesciche. Non sono piene di liquido chiaro. Sono flaccide, si rompono facilmente. Il segno di Nikolsky è positivo: se passi un dito sulla pelle, questa si stacca. È come se la pelle non avesse più adesivo.
E le mucose? Sono sempre coinvolte. Nove casi su dieci hanno lesioni in bocca: ti fa male mangiare, parlare, bere. Otto su dieci hanno occhi arrossati, con secrezioni, bruciore. Sei su dieci hanno lesioni genitali. E in molti, anche i polmoni. Questo non è un’eruzione. È un attacco sistemico.

Perché il corpo fa questo?
Non è un’allergia classica. Non è una reazione da istamina. È qualcosa di più brutale. Il sistema immunitario, per un motivo ancora non del tutto chiaro, inizia a uccidere le cellule della pelle. Due tipi di cellule - linfociti T citotossici e cellule NK - si attivano e rilasciano una sostanza chiamata granulysin. Questa sostanza penetra nelle cellule della pelle e le fa esplodere dall’interno. È un suicidio cellulare di massa.
Il risultato? L’epidermide si stacca completamente dalla derma. Non c’è molta infiammazione sotto, solo distruzione. Un campione di pelle mostra una necrosi a tutta spessore. È un segno distintivo che lo differenzia da altre malattie, come la sindrome da pelle scottata da stafilococco, che colpisce soprattutto i bambini e ha un altro tipo di separazione.
La diagnosi: perché il biopsia è fondamentale
Non si diagnostica con un esame del sangue. Non con un’ecografia. La diagnosi si fa con un biopsia cutanea. Prendono un piccolo pezzo di pelle (di solito da un’area appena iniziata) e lo guardano al microscopio. Se vedono una necrosi completa dell’epidermide con poche cellule infiammatorie, la diagnosi è quasi certa.
Ma non basta. Devi anche avere:
- La comparsa rapida (entro 1-3 settimane da un farmaco)
- Lesioni cutanee tipiche (macule, vesciche, distacco)
- Almeno due mucose coinvolte (bocca, occhi, genitali, naso, trachea)
Questo è il sistema RegiSCAR. È l’unica guida affidabile. Se il medico non fa la biopsia, rischia di confondere SJS/TEN con altre malattie - e a quel punto, il danno è già irreversibile.

Il trattamento: non c’è tempo da perdere
Se sospetti SJS/TEN, vai in ospedale subito. Non aspettare. Non chiedi consiglio a un amico. Non cerchi su Google. Vai al pronto soccorso e dì: “Sospetto Stevens-Johnson o TEN.”
La prima cosa che fanno? Sospendono tutti i farmaci, anche quelli che sembrano innocui. Poi valutano quanto è grave con il punteggio SCORTEN. Questo calcolo usa sette fattori: età oltre i 40 anni, cancro, battito cardiaco sopra 120, distacco cutaneo oltre il 10%, urea alta, glucosio alto, bicarbonato basso. Ogni fattore raddoppia il rischio di morte. Con tre fattori, il rischio è del 35%. Con cinque o più, è del 90%.
Il trattamento è simile a quello di un ustionato grave:
- Fluidi: bisogna infondere 3-4 volte la quantità normale per compensare le perdite
- Lesioni: non si usano bende adesive. Si usano garze non incollanti, come quelle per ustioni
- Infettività: ogni ferita è un portale per sepsi. Si usano antibiotici solo se c’è infezione confermata
- Occhi: ogni giorno, un oculista controlla per prevenire cicatrici, adesioni, cecità
Per anni, hanno usato immunoglobuline endovenose (IVIG) e corticosteroidi. Ma studi recenti hanno dimostrato che l’IVIG non riduce la mortalità. I corticosteroidi aumentano il rischio di infezioni. La verità? Non c’è una terapia miracolosa. Ma c’è qualcosa che funziona: la ciclosporina. Uno studio del 2016 ha mostrato che i pazienti trattati con ciclosporina hanno avuto una mortalità del 12,5%, contro il 33% senza. E l’etanercept, un farmaco che blocca il TNF-alpha, ha portato a zero morti in un piccolo studio del 2019, se somministrato entro 48 ore.
Quello che rimane dopo
Se sopravvivi, non è la fine. Il 60-80% dei sopravvissuti ha problemi permanenti.
- Problemi agli occhi: il 50-80% ha occhi secchi cronici, fotofobia, cicatrici corneali. Il 5% perde la vista.
- Problemi cutanei: il 70% ha cambiamenti di colore (chiazze chiare o scure), il 40% ha cicatrici, il 25% ha unghie deformi.
- Problemi genitali e urinari: il 15% ha restringimenti dell’uretra, il 10% ha adesioni vaginali che richiedono chirurgia.
- Problemi psicologici: il 40% sviluppa disturbo da stress post-traumatico. Non è raro. Chi ha passato giorni in terapia intensiva, con la pelle che si staccava, non dimentica.
Questi pazienti hanno bisogno di cure a lungo termine: dermatologi, oculisti, urologi, psicologi. Non è un episodio chiuso. È un cambiamento permanente.
La prevenzione: la scienza sta cambiando
La buona notizia? Ora possiamo prevenire molte di queste reazioni. Negli Stati Uniti, la FDA richiede test genetici per HLA-B*58:01 prima di prescrivere allopurinolo. In Taiwan, il test per HLA-B*15:02 prima di carbamazepina ha ridotto i casi dell’80%. In Italia, non è ancora obbligatorio, ma molti ospedali lo fanno per pazienti ad alto rischio.
La ricerca continua. Nel 2024, inizieranno i primi trial su farmaci che bloccano la granulysin. Se funzionano, potrebbero fermare la reazione prima che la pelle si stacchi.
La lezione è semplice: i farmaci non sono innocui. Sono potenti. E alcune persone, per motivi genetici, rischiano di più. Se prendi un farmaco nuovo e dopo una settimana hai febbre, mal di gola e macchie sulla pelle, non pensare che sia un raffreddore. Potrebbe essere qualcosa di molto più serio. Parla con il tuo medico. Chiedi se il farmaco che ti danno ha un rischio genetico. Perché a volte, un test semplice può salvarti la vita.
Quali farmaci causano più spesso Stevens-Johnson e TEN?
I farmaci più frequentemente coinvolti sono carbamazepina, allopurinolo, sulfamidici (come il trimethoprim-sulfamethoxazole), lamotrigina e fenitoina. Gli antibiotici, gli antiepilettici e alcuni farmaci per il dolore (NSAID) possono anche scatenare la reazione. Il rischio aumenta drasticamente se hai specifiche varianti genetiche, come HLA-B*15:02 o HLA-B*58:01.
È vero che il test genetico può prevenire SJS/TEN?
Sì. In popolazioni ad alto rischio - come quelle asiatiche - il test per HLA-B*15:02 prima di prescrivere carbamazepina ha ridotto i casi di SJS/TEN dell’80%. Anche per l’allopurinolo, il test per HLA-B*58:01 è diventato standard negli Stati Uniti. In Italia, non è obbligatorio, ma è raccomandato per pazienti con storia familiare o appartenenti a gruppi etnici a rischio.
Perché la biopsia della pelle è necessaria per la diagnosi?
Perché solo un esame microscopico della pelle può mostrare la necrosi a tutta spessore dell’epidermide, che è il segno distintivo di SJS/TEN. Altre condizioni, come la sindrome da pelle scottata da stafilococco, hanno caratteristiche diverse. Senza biopsia, il rischio di diagnosi errata è alto, e questo può ritardare il trattamento giusto.
Qual è la differenza tra SJS e TEN?
La differenza è solo nella quantità di pelle che si stacca. SJS colpisce meno del 10% della superficie corporea, TEN oltre il 30%. Tra il 10% e il 30% si parla di forma di transizione. TEN è più grave, con tassi di mortalità intorno al 25%, contro il 5-15% per SJS.
I farmaci da banco possono causare SJS/TEN?
Sì. Anche farmaci da banco come l’ibuprofene, il diclofenac o il paracetamolo possono, in casi rari, scatenare la reazione. Non è comune, ma è possibile. Se hai una storia di reazioni cutanee gravi, evita di assumere nuovi farmaci senza consultare un medico.








EMANUELE MARCHIORI
marzo 7, 2026 AT 20:11Ho un amico che ha avuto un caso grave di SJS dopo un antibiotico. Non lo dimenticherò mai: era in terapia intensiva per settimane, la pelle gli si staccava come carta bagnata. È stato un incubo. Se avesse saputo prima del test genetico, forse sarebbe stato tutto diverso. Non è un’allergia normale, è una bomba a orologeria.
Non parlate più di “effetti collaterali” come se fossero un raffreddore. Questo è un’emergenza medica reale.
Emilio Corti
marzo 8, 2026 AT 02:01Il dato più allarmante? Il 80% dei casi è farmaco-indotto. Eppure i medici continuano a prescrivere carbamazepina senza test HLA-B*15:02. È irresponsabile. In Italia siamo ancora nel Medioevo.
Marco Tiozzo
marzo 9, 2026 AT 14:39Questo post è un capolavoro di chiarezza. Grazie per aver messo in luce che SJS e TEN non sono due malattie, ma un’unica scala di gravità. E soprattutto per aver parlato della granulysin: pochi sanno che è la vera arma letale, non l’istamina. Spero che i medici di base lo leggano.
La prevenzione esiste. Basta volerla usare.
ginevra zurigo
marzo 9, 2026 AT 20:12Analizzando i dati della letteratura internazionale, si osserva una correlazione statistica altamente significativa tra l’allele HLA-B*58:01 e l’incidenza di TEN da allopurinolo (OR 12.7, CI 95% 8.3–19.4). In contesti epidemiologici con alta frequenza di questo haplotype, come nelle popolazioni sud-asiatiche, la sensibilità predittiva raggiunge il 91%. Tuttavia, in Italia, l’implementazione di screening pre-prescrizionale rimane frammentaria e non standardizzata, nonostante le linee guida EMA del 2021. Questa lacuna sistemica è inaccettabile.
Francesco Varano
marzo 10, 2026 AT 08:43Ma dai, non è che un po’ di pelle che si stacca? Io prendo l’ibuprofene da 10 anni e non mi è successo niente. Se uno si ammala per un farmaco, forse è perché è debole. E poi, chi te lo fa fare di prendere farmaci nuovi senza sapere cosa sono? Sono tutti dei poveri cristi che non leggono mai il foglietto.
Io ho fatto il test del DNA e ho la mutazione. Eppure non ho mai avuto problemi. Quindi che ne sappiamo noi?
Emiliano Anselmi
marzo 10, 2026 AT 21:07La ciclosporina? Uno studio del 2016? E chi lo ha letto? Io ho visto un video su TikTok dove dicevano che il vaccino contro il COVID causa SJS. Ecco, lì sì che c’è un problema reale. Questo post è troppo tecnico, nessuno lo capisce. E poi, i farmaci da banco non sono pericolosi, sono quelli dei medici che ti fanno ammalare.
Guido Cantale
marzo 11, 2026 AT 04:00Questo post mi ha fatto venire i brividi 😢
Ho un cugino che è sopravvissuto al TEN e ora ha gli occhi che gli bruciano sempre. Non parla più di farmaci. Non vuole più nemmeno andare dal medico.
Se leggi questo: chiedi il test genetico. Non aspettare che sia troppo tardi. 💙
Carlo Eusebio
marzo 12, 2026 AT 00:21IL TEST GENETICO È L’UNICA SOLUZIONE. PUNTO.
Se sei di origine asiatica, non prendere carbamazepina. Se hai la gotta, non prendere allopurinolo senza HLA-B*58:01.
Se il tuo medico non te lo propone, cambia medico. Non è un’opzione, è un diritto. E se pensi che sia un’esagerazione, prova a vedere un paziente con il 40% della pelle staccata. Non è un’eruzione. È un cadavere che cammina.
Iacopo Tortolini
marzo 12, 2026 AT 21:20Ma chi ha detto che la granulysin è la causa? E se fosse un virus? E se fosse il vaccino? Io ho un amico che ha avuto SJS dopo il vaccino antinfluenzale. Non è colpa dei farmaci, è colpa dei laboratori. E poi, perché non si fa un test a tutti? Perché solo agli asiatici? Sembra razzismo.
Giovanna Mucci
marzo 13, 2026 AT 18:59Ho letto questo post con gli occhi pieni di lacrime. Mio zio è morto per una reazione a un antinfiammatorio da banco. Nessuno lo sapeva. Nessuno gli aveva parlato di rischi genetici.
Per favore, condividete questo. Non perché è bello. Perché è vitale.
❤️
Anna Kłosowska
marzo 15, 2026 AT 12:36Il fatto che si parli di “farmaci da banco” come se fossero innocui dimostra il livello di ignoranza collettiva. Chiunque abbia letto anche un solo articolo di Nature sa che la barriera epidermica è un sistema immunitario esterno. Ma no, noi preferiamo credere che l’ibuprofene sia come un caramello.
Marco Antonio Sabino
marzo 17, 2026 AT 09:56Io ho preso la lamotrigina per anni. Nessun problema. Ma ho anche un nonno che è morto di TEN. Quindi? Non so cosa pensare. Forse è un po’ fortuna, un po’ genetica, un po’ casualità.
Ma se posso aiutare qualcuno a fare il test, lo faccio. Perché la vita non è un gioco.
santo edo saputra
marzo 17, 2026 AT 21:16La pelle non è solo un rivestimento. È un organo. Un organo che comunica con il sistema immunitario, con il cervello, con l’anima. Quando si stacca, non è solo un danno fisico. È una frattura esistenziale.
Questo post non parla di malattie. Parla di come la medicina moderna, con tutta la sua tecnologia, ha ancora dimenticato l’essere umano.
Chiedere il test genetico non è un atto di paura. È un atto di coraggio. E di rispetto.
Federico Lolli
marzo 19, 2026 AT 06:39Il fatto che qualcuno possa morire perché un medico non ha fatto un test semplice, mi fa sentire impotente. E arrabbiato. Non è un caso. È un fallimento del sistema.
Perché non si fa un’ora di formazione obbligatoria su questo in medicina? Perché non si mette un avviso rosso su ogni ricetta di carbamazepina? Perché?
Umberto Romagnoli
marzo 20, 2026 AT 16:29Se prendi un nuovo farmaco e hai febbre + macchie sulla pelle, vai in pronto soccorso. Subito. Non aspettare. Non cercare su Google. Non chiedi a tua madre.
Questo non è un’eruzione. È un segnale di allarme. E se lo ignorano, rischi di non svegliarti mai più.
Non è un’allergia. È un’emergenza. E tu sei l’unica persona che può salvarsi.